
La mauvaise prise en charge du diabète dans les hôpitaux est un problème depuis un certain temps, mais cela devient une préoccupation encore plus critique alors que nos travailleurs de la santé sont poussés à leur point de rupture face au COVID-19.
Pour de nombreuses personnes atteintes de diabète (PWD), la partie la plus effrayante de la contraction d'un cas grave du nouveau coronavirus est l'idée d'atterrir dans un hôpital bondé, où personne n'est équipé pour gérer correctement les niveaux de glucose afin d'éviter des hauts ou des bas dangereux.
Même avant le début de cette pandémie, de nombreuses personnes handicapées ont partagé des histoires sur des soins inadéquats pendant les séjours à l'hôpital, les professionnels de la santé n'étant même pas familiarisés avec le savoir-faire de base en matière de gestion du diabète ou la technologie du diabète, les défis incroyables pour obtenir des contrôles de glycémie ou de l'insuline au besoin.
Les dernières données des Centers for Disease Control and Prevention (CDC) montrent que 50% des personnes handicapées qui contractent le COVID-19 sont hospitalisées. Cela, combiné aux données montrant que le diabète est lié à de pires résultats pour les personnes atteintes du virus, crée une situation très effrayante.
Mais il y a peut-être de l'espoir à l'horizon.
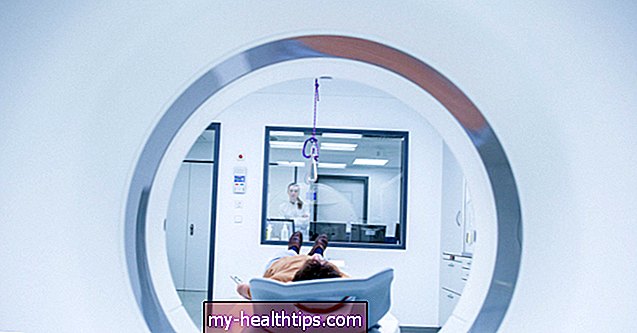
Deux sociétés de surveillance continue de la glycémie (CGM) ont obtenu l'approbation de la FDA pour obtenir leurs dispositifs CGM directement dans les hôpitaux et les centres médicaux afin d'aider à la prise en charge en temps réel des personnes exposées au COVID-19. Pendant ce temps, les Centers for Medicare et Medicaid Services (CMS) développent également une nouvelle norme pour la gestion de la glycémie chez les patients hospitalisés.
CGM au service des hôpitaux
Le 8 avril, la FDA a annoncé l'approbation pour Dexcom et Abbott Diabetes Care d'offrir leurs systèmes aux hôpitaux pour les travailleurs de la santé de première ligne afin de mieux surveiller les patients atteints de diabète pendant les soins hospitaliers. Des titres enthousiastes ont annoncé que «les CGM rejoignent le combat contre le COVID-19»!
En collaboration avec la Diabetes Disaster Response Coalition (DDRC), Abbott fait don de 25000 capteurs FreeStyle Libre de 14 jours aux hôpitaux et aux centres médicaux des points chauds COVID-19 à travers les États-Unis.Les travailleurs de la santé pourront placer le capteur rond de 14 jours sur un le bras du patient et surveillez à distance sa glycémie à l'aide du logiciel basé sur le cloud LibreView.
Dexcom fait de même. Pour la toute première fois, la société californienne CGM expédie ses capteurs G6 directement aux hôpitaux dans le besoin. Dexcom travaille avec la FDA depuis des semaines pour mettre cette technologie CGM en temps réel à disposition pour une utilisation en milieu hospitalier.
La société produit 100000 capteurs pour les patients hospitalisés COVID-19 et fait également don de plus de 10000 récepteurs portables et smartphones chargés de l'application mobile G6, nous dit la société.
Les systèmes Abbott et Dexcom ont tous deux des «désignations de dosage», ce qui signifie qu'ils sont considérés par la FDA comme suffisamment précis pour ne pas nécessiter de test de confirmation au doigt afin de prendre des décisions concernant le traitement du diabète et la posologie de l'insuline.
Ces systèmes CGM permettent aux médecins et aux infirmières de surveiller de plus près les patients hospitalisés tout en minimisant le risque de transmission du COVID-19, car - de manière critique - ils n'auront plus besoin de se rapprocher physiquement d'un patient ou d'entrer en contact avec un échantillon de sang pour vérifier la glycémie. niveaux. Cela permet de préserver les rares équipements de protection individuelle (EPI) et de limiter les risques pour les autres membres du personnel hospitalier.
Diabète et COVID-19 à l'hôpital
Une nouvelle étude soutenue par Glytec montre que l'hyperglycémie incontrôlée (glycémie élevée) est courante chez les patients diabétiques hospitalisés atteints de COVID-19 et que le taux de mortalité est sept fois plus élevé chez ces patients.
«Il est primordial que nous traitions l'hyperglycémie dans le COVID-19… avec de l'insuline basale sous-cutanée en bolus chez la plupart des patients non gravement malades et avec de l'insuline IV chez les personnes gravement malades», conclut le chercheur principal, le Dr Bruce Bode, spécialiste du diabète à Atlanta Diabetes Associés et professeur agrégé adjoint de médecine à l'École de médecine de l'Université Emory.

La Food and Drug Administration (FDA) vient également de publier une FAQ sur les patients utilisant leurs propres lecteurs de doigt rapportés de chez eux lorsqu'ils sont hospitalisés pour un coronavirus. Cette pratique est encouragée, car là encore elle limite le travail et les risques du personnel hospitalier. Mais CGM est encore plus utile car il fournit un suivi constant, même lorsque le patient peut ne pas être alerte.
«Il y a eu un pic de demande pour les technologies de la santé alors que les hôpitaux recherchent des moyens de minimiser l'exposition au COVID-19, en particulier pour les patients à haut risque tels que les personnes souffrant de maladies chroniques comme le diabète», a déclaré le Dr Eugene E. Wright Jr., médical directeur de l'amélioration des performances au Charlotte Area Health Education Center en Caroline du Nord.
Même avant l'approbation par la FDA de l'utilisation du CGM dans les hôpitaux, nous avions entendu parler du personnel hospitalier utilisant les systèmes de manière créative pendant cette urgence de santé publique. L'un de ces cas était à New York, où le Dr Shivani Agarwal de l'Albert Einstein College of Medicine dans le Bronx a rapporté que des infirmières et des médecins admettaient des personnes handicapées qui étaient des utilisateurs de CGM et enregistraient les récepteurs devant la porte de la chambre d'hôpital pour qu'ils ne le fassent pas. Vous devez porter un EPI ou vous exposer au risque de vous approcher d'un patient pour un test de piqûre au doigt.
«Cela pourrait gagner énormément de temps au milieu de la crise», a déclaré le Dr Aaron Neinstein, un endocrinologue à San Francisco qui a entendu parler de ce cas dans un webinaire sur les soins du diabète en milieu hospitalier organisé début avril par l'American Diabetes Association. «Le gros problème à ce sujet, pour être clair, c'est qu'ils utilisent le CGM pour toute la gestion de la glycémie chez les patients hospitalisés en soins de courte durée, pas seulement aux soins intensifs, au lieu des piqûres. [Cela] pourrait laisser présager un futur changement de paradigme qui est en train de se faire, mais à ce jour trop lentement. »
Bien sûr, cela soulève la question suivante: pourquoi les soins appropriés du diabète en milieu hospitalier n’ont-ils pas été correctement traités à ce jour?
Nécessaire: une norme pour le contrôle de la glycémie en milieu hospitalier
Bien avant la pandémie de COVID-19, il s'agissait d'un problème pressant étant donné le nombre de personnes handicapées qui atterrissent à l'hôpital pour diverses raisons dans tout le pays.
«Il existe une multitude de mesures pour tous les types de patients… mais pourtant, nous sommes ici avec des milliers de patients diabétiques et il n'y a vraiment aucun œil sur les meilleures pratiques», déclare Raymie McFarland, vice-présidente des initiatives qualité chez Glytec Systems, qui fabrique le logiciel de gestion du glucose à l'hôpital Glucommander. "À ce jour, CMS ne teste même pas cela sur la meilleure façon de gérer ces patients."
McFarland dit qu'environ un tiers des patients hospitalisés atteints de diabète ont besoin d'une attention particulière allant de la gestion du glucose à la posologie de l'insuline ou aux problèmes de comorbidité. Pourtant, jusqu'à 50% des hôpitaux ne surveillent même pas le contrôle glycémique des patients.
Les recherches de Glytec montrent qu'un seul épisode d'hypoglycémie de 40 mg / dL ou moins peut coûter jusqu'à 10 000 $ à un hôpital, allant du temps supplémentaire du patient dans l'établissement aux tests et au temps du personnel nécessaire.
Bien qu'il y ait eu certaines lignes directrices recommandées pour les chirurgiens (pour réduire les taux d'infection chirurgicale) et certaines pratiques spécialisées, historiquement, il n'y a pas eu de large mesure CMS dictant les meilleures pratiques pour la surveillance de la glycémie en milieu hospitalier.
Nouvelle mesure CMS HypoCare
Heureusement, une nouvelle mesure est en cours d'élaboration et est sur le point d'être approuvée. Développé par des chercheurs de Yale et des experts de l'industrie de la technologie du diabète, il est surnommé «HypoCare» car il traite principalement l'hypoglycémie (faible taux de sucre dans le sang).
La nouvelle mesure obligerait les hôpitaux à déclarer les taux d’hypoglycémie sévère et lierait les résultats à la rémunération du personnel: s’ils ne collectent pas de données de base sur le suivi de la gestion de la glycémie chez les patients, ils perdront cet argent supplémentaire.
CMS finirait par établir une pénalité pour les cliniques, qui pourrait représenter jusqu'à 3 pour cent de leur travail facturable par CMS. Cela peut représenter plusieurs millions de dollars en fonction du réseau hospitalier et du système de soins.
À l'origine, CMS avait pour objectif de s'attaquer à la fois à l'hyperglycémie et à l'hyperglycémie, mais compte tenu de la complexité à obtenir un consensus, l'agence a reculé et a choisi de s'attaquer d'abord aux hypos, puis de se concentrer plus tard sur l'hyperglycémie, explique McFarland.
La question de savoir si la nouvelle mesure HypoCare sera encore finalisée en 2020 pour entrer en vigueur en 2021 est désormais à déterminer, compte tenu de la crise du COVID-19. La décision formelle sera probablement repoussée à plus tard 2021, au moins.
«C'est probablement le bon moment pour faire une pause, avec le COVID-19 dans l'esprit de tout le monde», dit McFarland. «À l’heure actuelle, vous ne pouvez attirer l’attention de personne sur le diabète lui-même. À moins que ce soit lié au COVID-19 ou que l'hôpital se remette financièrement de ce qui se passe, personne n'écoute. "
Les hôpitaux peuvent autonomiser les patients diabétiques
Pour les médecins et les patients, cependant, la prise en charge du glucose à l'hôpital reste une priorité.
Les endocrinologues de tout le pays travaillent en étroite collaboration avec les systèmes hospitaliers pour s'assurer que les patients atteints de diabète reçoivent des soins adéquats, selon la Dre Sandra Weber, actuelle présidente de l'American Association of Clinical Endocrinologists (AACE) et chef de l'endocrinologie au Greenville Health System dans le sud. Caroline.
«Chaque hôpital s'est penché sur cette question (de la gestion de la glycémie) au cours de la dernière décennie et a déterminé où il devrait viser. Il existe des fourchettes assez claires de niveaux de glucose, »dit Weber.
Elle note que dans son système de trois hôpitaux, elle voit à quel point la gamme des besoins des personnes atteintes de diabète peut varier considérablement. Alors que certains peuvent être plus impliqués dans leurs propres soins et savoir ce dont ils ont besoin, d'autres ont besoin de plus de conseils pratiques et d'action de la part du personnel hospitalier.
«Dans notre système hospitalier, nous avons plaidé pour que les patients continuent d’utiliser les CGM et les pompes aussi longtemps qu’ils le peuvent. Nous avons un protocole en place. Et plus généralement, AACE a préconisé de continuer à utiliser ces appareils, là où c'est sûr », dit-elle.
Si une personne handicapée hospitalisée a la capacité mentale de continuer à utiliser son propre appareil pour le diabète, Weber pense que cette personne devrait être autorisée à continuer à l'utiliser afin de compléter ses soins hospitaliers.
«Aujourd'hui est un bon exemple», dit-elle à propos de la crise du COVID-19. «Ce n’est pas idéal de faire un doigt sur une personne sous perfusion d’insuline et de subir cette exposition régulière. Donc, si la technologie est là, la recherche prouve qu'elle peut être un outil bénéfique à utiliser pour améliorer ces soins impatients.
Les patients élaborent leurs propres plans de crise
À Washington, D.C., Anna McCollister-Slipp, défenseure de longue date du type 1 et du diabète, est l'une des nombreuses personnes handicapées qui s'inquiètent de plus en plus de la question des soins hospitaliers pendant cette pandémie. Elle vit avec des complications du diabète qui l'exposent à un risque supplémentaire.
Pour assurer une expérience plus douce si jamais elle finit par être hospitalisée, elle tient une liste continue et fréquemment mise à jour de tous ses détails de santé:
- Tous ses traitements - médicaments et dosages, quand ceux-ci ont été lancés, appareils et flux de données, et suppléments nutritionnels. (Elle apporte généralement cela aux rendez-vous chez le médecin en temps normal.)
- Un aperçu de «mon état de santé actuel» en puces.Anna déclare: «Lorsque je consulte un nouveau médecin, je le mets toujours à jour, afin qu’il ait des informations sur mon diabète, mes comorbidités / complications, etc., ainsi que sur l’évolution et l’état de santé actuels / récents.»
- Valeurs de laboratoire récentes, y compris A1C, résultats rénaux et lipidiques, etc.
Début mars, elle a eu peur lorsqu'elle a ressenti des symptômes compatibles avec le COVID-19, elle a donc ajouté des éléments supplémentaires à sa liste pour créer une sorte de dossier d'urgence:
- Nom / coordonnées des médecins qu'elle voit le plus fréquemment (endo, néphrologue, etc.).
- Nom / coordonnées des amis vivant à proximité et des membres de la famille immédiate.
- Nom / coordonnées des amis «qui pourraient être en mesure de s'assurer / auraient un intérêt direct à m'aider à accéder à un respirateur si nécessaire.»
- Elle a partagé le document complet avec des amis du quartier et l'a affiché dans un dossier de notes partagé avec ses frères et sœurs, ses nièces / neveux et sa mère, «afin que tous ceux qui pourraient être consultés aient les informations».
Heureusement, McCollister-Slipp s'est avérée ne pas avoir le COVID-19, elle n'a donc pas encore eu à tester ce plan. Mais c'est une excellente ligne directrice pour nous tous avec des «problèmes de santé sous-jacents».
Le Dr Anne Peters, professeur de médecine clinique à la Keck School of Medicine de l'Université de Californie du Sud et directeur du USC Clinical Diabetes Program, déclare dans une vidéo: «Il y a eu un problème dans les hôpitaux où les patients sous perfusion d'insuline peuvent ' t obtenir des lectures de glycémie toutes les heures, car le personnel de l'hôpital ne dispose pas de suffisamment d'EPI pour entrer et sortir de la chambre d'une personne afin de vérifier sa glycémie aux intervalles nécessaires. »
«Bien que le CGM soit de plus en plus utilisé dans les hôpitaux pendant tout cela, il n’est toujours pas courant. Les patients doivent donc être prêts à vérifier leur propre taux de glucose à l'hôpital. »
Elle exhorte les personnes handicapées à préparer une trousse d'urgence qu'elles apportent à l'hôpital, d'autant plus que la famille n'est pas autorisée à entrer. La trousse doit comprendre des fournitures de test, des CGM et des pompes, ainsi que tous les cordons et câbles de charge nécessaires pour ces appareils et téléphones mobiles composants de l'application.
En ces temps incertains, tout ce que nous pouvons faire pour être nos propres défenseurs de meilleurs soins hospitaliers est certainement souhaitable.























-diabetes-bear-making-global-strides.jpg)